Es wird immer wilder: Da sollen vegan essende Zwillinge gesundheitliche Vorteile haben und langsamer altern,…
Low-Carb: rundum besseres Lipidprofil
 Der Einfluss unseres Essens auf die Blutlipide bleibt ein heißes Thema! Wobei ich gar nicht mehr vom “guten” oder “bösen Cholesterin” sprechen möchte, denn letztlich geht es ja um die Transporteure (Lipoproteine), die Cholesterin und andere fettlösliche Substanzen wie ein Taxi im Körper hin und her transportieren, und um das, was mit den “Fahrgästen” in diesen Taxis an den verschiedenen Zielorten (Gefäßwand, Blut) geschieht. Seit einiger Zeit streiten die Gelehrten nun darüber, was wichtiger für das Risiko von Herz- und Gefäßerkrankungen ist: Nur die Anzahl bestimmter Taxis (ApoB-tragende Partikel)? Oder doch ihre Größe und die Art ihrer Fahrgäste (Lipidzusammensetzung)? Darum geht es in zwei neuen Studien.
Der Einfluss unseres Essens auf die Blutlipide bleibt ein heißes Thema! Wobei ich gar nicht mehr vom “guten” oder “bösen Cholesterin” sprechen möchte, denn letztlich geht es ja um die Transporteure (Lipoproteine), die Cholesterin und andere fettlösliche Substanzen wie ein Taxi im Körper hin und her transportieren, und um das, was mit den “Fahrgästen” in diesen Taxis an den verschiedenen Zielorten (Gefäßwand, Blut) geschieht. Seit einiger Zeit streiten die Gelehrten nun darüber, was wichtiger für das Risiko von Herz- und Gefäßerkrankungen ist: Nur die Anzahl bestimmter Taxis (ApoB-tragende Partikel)? Oder doch ihre Größe und die Art ihrer Fahrgäste (Lipidzusammensetzung)? Darum geht es in zwei neuen Studien.
Besonders atherogen: triglyzeridreiche VLDL
Lipid-Taxis gibt es in unterschiedlichen Modellen, je nachdem, welche Transport-Proteine (z. B. Apoprotein A oder B oder E) sie tragen. Jene, die ein ApoB ihr eigen nennen, gelten als die atherogenen, also die gefäßschädigenden. Da jedes Taxi nur ein einziges ApoB hat, kann man anhand der ApoB-Konzentration auf die Zahl der Taxis schließen. Man geht derzeit davon aus, dass alle ApoB-tragenden Lipoproteine atherogen sind. Dazu gehören neben den Chylomikronen die VLDL, LDL, IDL und Lp(a). Es ist aber auch bekannt, dass kleine, dichte LDL (sdLDL) atherogener sind als große, fluffige LDL. An der Partikelanzahl alleine lässt sich das Risiko also nicht festmachen.
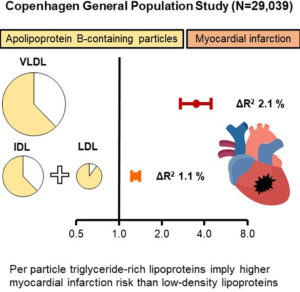
In einer aufwendigen Analyse der Blutlipide von knapp 30.000 Dänen wurden nun 10 verschiedene Lipidfraktionen gemessen und nach einer Beobachtungszeit von 10 Jahren in Beziehung zu den bis dahin aufgetretenen 2.309 Herzinfarkten gesetzt. Dabei zeigte sich, dass jedes triglyzeridreiche Lipoprotein (v. a. große VLDL und Chylomikronen-Remnants) deutlich atherogener ist als ein LDL oder ein IDL oder beide zusammen. Die Grafik aus der Johansen-Arbeit (Quelle s.u.) zeigt die unterschiedlichen relativen Risiken.
Zwar schwimmen sehr viel mehr LDL im Blut als große VLDL, doch bei Menschen mit hohen Triglyzeridwerten (die ja nicht immer auch hohe LDL-Werte aufweisen), ist das größere Risiko der triglyzeridreichen Partikel nach Ansicht der Autoren relevant. Sie halten daher das derzeit übliche Verfahren, nur die ApoB-Partikelanzahl oder das Non-HDL-Cholesterin anzuschauen, für nicht optimal, sondern empfehlen für eine individuelle Risikoanalyse, LDL und VLDL getrennt zu bestimmen.
Was essen?
Es dürfte sich inzwischen herumgesprochen haben, dass es – neben zu viel Alkohol – die Kohlenhydrate sind, die die triglyzeridreichen VLDL erhöhen. Dies ist das eine Argument für eine KH-reduzierte Ernährung (und ggf. moderaten Alkoholkonsum), zumal erhöhte Triglyzeride (im Gegensatz zu hohem LDL-Cholesterin!) mit dem Entzündungsmarker CRP assoziiert sind.
Doch was macht eine low-carb Ernährung mit den LDL-Partikeln? Mit dieser Frage beschäftigt sich die zweite Studie, die ich kurz vorstellen möchte. Es ist ein systematischer Review mit Meta-Analyse aus 38 Interventionsstudien mit insgesamt 1.785 Patienten. Leider habe ich bislang nur die Zusammenfassung, sodass ich nichtgenau sagen kann, welche low-carb Studien ausgewertet wurden und ob auch keto-Studien dabei waren.
Daher kann ich nur ganz allgemein wiedergeben, was herauskam: Kohlenhydratreduziertes Essen beeinflusste zwar nicht die mittlere LDL-Partikelgröße, es verringerte aber die Partikelanzahl und sorgte für größere LDL-Partikel. Beides darf als günstig verstanden werden, denn weniger und größere LDL gehen mit einem geringeren atherogenen Risiko einher. Es kommt also unter low-carb zu einem Umbau der Lipidpartikel: aus vielen kleinen, dichten werden weniger größere, und das ist auch gut so. Damit haben wir ein weiteres wichtiges Argument für eine low-carb Ernährung – aber natürlich ist auch das nicht das letzte 😉
Mein Senf dazu: Low-Carb: rundum besseres Lipidprofil
Ich finde es gerade zu amüsant, wie man immer weiter um das Goldene Kalb Cholesterin herumtanzt und Kopfstände macht, um es weiterhin im Fokus zu halten. Dabei sind es doch erkennbar andere Mechanismen bzw. Substanzen, die Herz und Gefäßen zusetzen. Aber immerhin scheint man allmählich anzuerkennen, dass das Cholesterin in den LDL-Taxis (meist) gar nicht das Hauptproblem darstellt. Daher bin ich gespannt, wie es mit der Forschung hier weitergeht und wann man offen zugeben wird, dass der enge Fokus auf das LDL-Cholesterin und die gesättigten Fettsäuren ein Irrweg war.
Quellen
Falkenhain, K et al., Am J Clin Nutr 2021, doi: 10.1093/ajcn/nqab212 und Johansen, MØ et al., Arterioscler Thromb Vasc Biol 2021, doi: 10.1161/ATVBAHA.120.315639, Bildquelle: mein Canva pro Account
Mehr über meine Arbeit, meine Bücher sowie Veranstaltungs-Termine auf meiner Webseite ulrikegonder.de
Irrwege in der Medizin werden leider nie zugegeben und selten verlassen. Dafür gibt es zig Beispiele. Man muss das Gefühl haben, wenn man sich die Entwicklungen ansieht dass die “Irrwege” immer weiter ausgebaut werden, weil sich sehr gut damit verdienen lässt und sich alle drauf einrichten. Mehr denn je werden andere Ansätze von der herrschenden Schulmeinung diskreditiert, als unbewiesen, lächerlich und nutzlos abgetan. Und das alles mit Politischer Duldung und gar Unterstützung 🙁